آزمایش ژنتیک به دنبال یافتن تغییرات (جهش ها) در ژن هایی می گردد که شناخته شده اند و می توانند باعث نقص ایمنی اولیه (PI) شوند و این آزمایش ممکن است روند تشخیص شما را تسریع کند.
آزمایش های ژنتیکی (آزمایش هایDNA ) می توانند جهش های ژنتیکی ارثی (موروثی) که خطر ابتلا به سرطان را افزایش می دهند، را شناسایی کنند. برخی از رایج ترین این جهش ها مربوط به ژن های P53 و BRCA هستند. اگر چه خود آزمایش معمولاً به سادگی گرفتن نمونه خون است، اما نتایج آن می تواند اطلاعاتی حیاتی درباره سلامت شما و خانواده تان فراهم کند.
آزمایش ژنتیک چیست؟
نقص های ایمنی اولیه (PI)، که به عنوان خطاهای مادرزادی سیستم ایمنی (IEI) نیز شناخته می شوند، اختلالاتی هستند که بر اثر تغییرات یا واریانت هایی در DNA فرد ایجاد می شوند. DNAاز چهار نوکلئوتید تشکیل شده است: آدنین (A)، تیمیدین (T)، گوانین (G) و سیتوزین (C). ترتیب این نوکلئوتیدها، که به آن “توالی “DNA گفته می شود، دستورالعمل هایی را برای ساخت پروتئین ها، سلول ها و اندام ها رمزگذاری می کند، این فرآیند شبیه به این است که چگونه ترتیب خاصی از حروف، کلمات، جملات و پاراگراف ها را تشکیل می دهد.
تغییرات (واریانت ها) در توالی DNA باعث تفاوت های ژنتیکی بین افراد می شوند. آزمایش های ژنتیک به دنبال یافتن همین واریانت ها هستند. برخی از این واریانت ها تغییر قابل توجهی در دستورالعمل های کلی ژنتیکی ایجاد نمی کنند و بنابراین باعث بیماری نمی شوند. اما برخی دیگر از واریانت ها دستورالعمل ها را به طور قابل توجهی تغییر می دهند، و این نوع واریانت ها می توانند باعث بیماری های ژنتیکی مانند نقص ایمنی اولیه (PI) شوند.
ارائه دهندگان خدمات سلامت، از آزمایش ژنتیک برای تأیید تشخیص بر اساس علائم بالینی یا نتایج آزمایش های آزمایشگاهی استفاده می کنند یا در صورت نامشخص بودن علائم، به تشخیص دقیق تر کمک می کنند. آزمایش ژنتیک همچنین می تواند تعیین کند که آیا فردی که هنوز علائمی ندارد، در معرض خطر بالای ابتلا به نقص ایمنی اولیه هست یا خیر.
نتایج آزمایش ژنتیک، نه تنها می توانند با شناسایی واریانت ژنی مسئول نقص ایمنی اولیه، یک تشخیص ژنتیکی قطعی ارائه دهند، بلکه می توانند اطلاعاتی برای درمان و مدیریت بالینی، تصمیم گیری در مورد برنامه ریزی برای فرزند آوری و تعیین ریسک ابتلای سایر اعضای خانواده به PI فراهم کنند. به عنوان مثال، چندین واریانت ژنتیکی با الگوهای وراثتی مختلف باعث بیماری گرانولوماتوز مزمن (CGD) می شوند. دانستن این که یک فرد مبتلا به CGD دارای کدام واریانت است، نقش کلیدی در تصمیم گیری برای فرزند آوری و شناسایی افراد در معرض خطر در خانواده، دارد.
آزمایش ژنتیک ابزار قدرتمندی است. با این حال، مهم است بدانید که همه ما در DNA خود تفاوت هایی با دیگران داریم و همه واریانت های ژنتیکی، لزوماً مضر نیستند یا باعث بیماری نمی شوند. علاوه بر این، پایه ژنتیکی برخی از شایع ترین انواع نقص ایمنی اولیه هنوز ناشناخته است، بنابراین همه افرادی که آزمایش ژنتیک انجام می دهند، تشخیص ژنتیکی دریافت نخواهند کرد. برای برخی افراد، نتیجه آزمایش ژنتیک فقط نشان می دهد که آن ها فاقد برخی واریانت ها هستند، بدون این که علت ژنتیکی بیماری مشخص شود.
مطلب پیشنهادی: آزمایش بیماری های مقاربتی (STD) راهنمای کامل
آزمایش ژنتیکی برای تعیین خطر ابتلا به سرطان چیست؟
آزمایش های ژنتیکی که برای ارزیابی خطر ابتلا به سرطان انجام می شوند، DNA شما را برای یافتن جهش های ژنتیکی (تغییرات) بررسی می کنند. اگر آزمایش، جهشی را شناسایی کند، به این معناست که خطر ابتلا به برخی انواع سرطان در شما افزایش یافته است.
ژن های شما دستورالعمل هایی دارند که به سلول ها می گویند چگونه رشد کنند، تکثیر یابند و در نهایت بمیرند. در سرطان، جهش های ژنی باعث می شوند سلول های سالم به سلول های سرطانی تبدیل شوند. این سلول ها به صورت غیر قابل کنترل رشد کرده و تومورهایی تشکیل می دهند که می توانند منتشر شوند.
بیشتر جهش ها باعث سرطان ارثی نیستند. اما حدود ۵ تا ۱۰ درصد از کل سرطان ها مربوط به جهش ژنتیکی ای هستند که فرد از یکی از والدین خود به ارث می برد. در آزمایش ژنتیکی برای تعیین خطر ابتلا به سرطان، ارائه دهنده خدمات درمانی نمونه ای از مایعات بدن شما (معمولاً خون یا بزاق) را برای شناسایی یک یا چند جهش ارثی بررسی می کند.
اما داشتن یک جهش مرتبط با سرطان به این معنا نیست که حتماً به سرطان مبتلا خواهید شد؛ بلکه فقط نشان دهنده افزایش خطر ابتلا است. یک مشاور ژنتیکی می تواند به شما کمک کند تا نتایج آزمایش خود را بهتر بفهمید و بدانید این نتایج چه معنایی برای سلامت شما دارند.
مطلب پیشنهادی: آزمایش قند خون: آمادگی، انواع، انجام و تفسیر نتایج
چه سرطان هایی می توانند ناشی از جهش های ارثی باشند؟
انواع مختلفی از سرطان ها ممکن است به دلیل جهش های ژنتیکی ارثی ایجاد شوند. رایج ترین آن ها عبارتند از:
- سرطان پستان
- سرطان روده بزرگ (کولون)
- سرطان کلیه
- سرطان تخمدان
- سرطان پانکراس (لوزالمعده)
- سرطان پروستات
- سرطان معده
- سرطان تیروئید
- سرطان رحم (آندومتر)
اما آزمایش های ژنتیکی که برای ارزیابی خطر انجام می شوند، خود سرطان را شناسایی نمی کنند. بلکه به دنبال جهش های خاصی می گردند که گاهی منجر به سرطان می شوند. محققان بیش از ۴۰۰ ژن مرتبط با سرطان های ارثی را شناسایی کرده اند. این جهش ها به سه دسته کلی تقسیم می شوند که شامل جهش هایی در:
- ژن های سرکوب کننده تومور: این ژن ها، رشد سلول های سرطانی را کنترل می کنند. اما جهش ها می توانند باعث شوند سلول های سرطانی بدون کنترل تکثیر شوند. از جمله ژن های رایج در این دسته می توان به ژن های BRCA و P53 اشاره کرد.
- پروتو-آنکوژن ها: این ژن ها به رشد سلول ها با سرعت طبیعی کمک می کنند. اما وقتی جهش پیدا می کنند، تبدیل به آنکوژن هایی می شوند که رشد سرطان را تحریک می کنند. بیشتر آنکوژن ها اکتسابی هستند، اما برخی نیز ارثی می باشند.
- ژن های ترمیم :DNA وقتی این ژن ها به درستی کار کنند، اشتباهات موجود در DNA که می توانند منجر به سرطان شوند را ترمیم می کنند. اما جهش ها ممکن است مانع از عملکرد صحیح این ژن ها در ترمیم DNA شوند.
مطلب پیشنهادی: آزمایش پاپ اسمیر با تفسیر نتایج و نحوه انجام
ریسک های خاص آزمایش ژنتیک
اطلاعات به دست آمده از آزمایش ژنتیک، حساس تر از سایر اطلاعات پزشکی است. در سال ۲۰۰۸، کنگره آمریکا « قانون عدم تبعیض ژنتیکی (GINA) » را تصویب کرد. این قانون از به کارگیری اطلاعات ژنتیکی افراد توسط کارفرمایان و شرکت های بیمه سلامت در تصمیم گیری های مربوط به استخدام یا پوشش بیمه ای جلوگیری می کند. همچنین GINA مشخص کرد که اطلاعات ژنتیکی نوعی از اطلاعات پزشکی است که تحت قوانین حفظ حریم خصوصی و پاسخگویی بیمه سلامت قرار دارد.
با این حال، GINA دارای محدودیت هایی است. به عنوان مثال، ارتش از قوانین مربوط به کارفرمایان،در این قانون مستثنی است. همچنین، شرکت های بیمه عمر یا مراقبت های بلندمدت می توانند به طور قانونی از اطلاعات ژنتیکی برای تعیین صلاحیت فرد به منظور دریافت این نوع بیمه ها استفاده کنند. علاوه بر این، نهادهای قضایی و پلیس می توانند با حکم دادگاه اطلاعات ژنتیکی را از سوابق پزشکی دریافت کنند، که این اطلاعات ممکن است فرد یا بستگان او را در یک جرم دخیل کند.
علاوه بر استفاده هایی که ممکن است شما با آن ها موافق نباشید، نتایج آزمایش ژنتیک می تواند اطلاعات غیرمنتظره ای را آشکار کند که انتظارش را نداشته اید. این اطلاعات می تواند شامل، یافته های ثانویه که به بیماری ژنتیکی دیگری (غیر از نقص ایمنی اولیه) اشاره دارند باشد، یا حتی ممکن است کشف کنید والدین زیستی شما والدین اصلی شما نیستند. مشاوران ژنتیک می توانند به افراد کمک کنند تا این سناریوها را پیش از انجام آزمایش ژنتیکی درک کرده و درباره آن ها فکر کنند.
مطلب پیشنهادی: آزمایش بارداری: انواع، نحوه انجام و تفسیر دقیق
غربالگری ژنتیکی چیست؟
غربالگری ژنتیکی ابزاری است که برای شناسایی افرادی به کار می رود که در معرض خطر بالایی برای ابتلا به یک اختلال خاص هستند یا حامل یک ژن خاص مرتبط با آن اختلال می باشند. این فرآیند نوعی آزمایش ژنتیکی است که تغییرات در مواد ژنتیکی فرد، اعم از کروموزوم ها، ژن ها یا پروتئین ها را شناسایی می کند. مواد ژنتیکی اطلاعات مهمی درباره ویژگی های افراد مانند رنگ مو یا چشم ها را در خود جای داده اند و می توانند از والدین به فرزندان منتقل شوند.
برخی ژن ها ممکن است در یک فرد دچار تغییر شده باشند، که این امر می تواند خطر ابتلای او به برخی بیماری ها را افزایش دهد. غربالگری ژنتیکی تلاش می کند تا ژن های تغییر یافته را در افراد شناسایی کند، خطرات احتمالی را تشخیص دهد و اقدامات پیشگیرانه یا درمان زودهنگام را امکان پذیر سازد.
آزمایش غربالگری ناقل ژنیتیکی برای چه کاری انجام می شود؟
غربالگری ناقل ژنتیکی نوعی از غربالگری ژنتیکی است که هدف آن تعیین این است که آیا یک فرد، ناقل ژن یک اختلال خاص است یا خیر. بیشتر اوقات، آزمایش های غربالگری ناقل برای بررسی اختلالات نهفته (recessive) استفاده می شوند. در اختلالات نهفته، یک فرد باید دو ژن — یکی از مادر و یکی از پدر — را به ارث ببرد تا دچار اختلال مربوطه شود. هنگامی که یک فرد تنها یکی از این ژن ها را داشته باشد (به جای هر دو)، به عنوان ناقل شناخته می شود. افراد ناقل معمولاً علائم یا نشانه ای از اختلال یا بیماری ندارند. با این حال، بسته به نوع اختلال، برخی ناقلان ممکن است علائم خفیفی داشته باشند.
غربالگری ناقل برای شناسایی ژن های تغییر یافته ای استفاده می شود که با تعداد محدودی از اختلالات و بیماری ها مرتبط هستند. این اختلالات و بیماری ها شامل فیبروز کیستیک (یک اختلال که بر تنفس و گوارش تأثیر می گذارد)، سندرم ایکس شکننده (یکی از شایع ترین علل ناتوانی ذهنی وراثتی)، بیماری سلول داسی شکل (یک بیماری خونی که می تواند باعث درد مکرر، عفونت و خستگی شود) و بیماری تای-ساکس (که با از بین رفتن سلول های عصبی در مغز و نخاع همراه است) می باشد.
بسیاری از این بیماری های ژنتیکی در گروه های قومی خاصی شایع تر هستند. به عنوان مثال، بیماری سلول داسی شکل بیشتر در افرادی با نژاد آفریقایی دیده می شود، در حالی که بیماری تای-ساکس معمولاً در افرادی از نژاد یهودی اروپای شرقی، کانادایی یا نژاد کِیجون (Cajun) شایع تر است. این اختلالات ژنتیکی ممکن است برخی افراد با نژاد قومی خاص را پیش از بچه دار شدن، به انجام غربالگری ژنتیکی ترغیب کند تا بتوانند بهتر احتمال تولد فرزندی با یک اختلال خاص را درک کنند. برخی زنان تصمیم می گیرند غربالگری ناقل را در دوران بارداری انجام دهند.
آزمایش های غربالگری ناقل به نمونه ای از خون، بزاق یا بافت یک فرد نیاز دارند که معمولاً از داخل گونه گرفته می شوند. والدینی که احتمال ناقل بودن آن ها بیشتر است معمولاً ابتدا آزمایش می شوند. اگر یکی از والدین نتیجه منفی داشته باشد و مشخص شود که ناقل نیست، آزمایش بیشتری لازم نیست. اما اگر مشخص شود که ناقل است، والد دیگر نیز مورد آزمایش قرار می گیرد.
مطلب پیشنهادی: برای آزمایش بارداری باید ناشتا باشیم؟
دقت غربالگری ژنتیکی پیش از تولد چقدر است؟
غربالگری ژنتیکی پیش از تولد به طور کامل دقیق نیست، و میزان عدم دقت آن از یک آزمایش تا آزمایش دیگر متفاوت است. به طور کلی، این آزمایش های غیر تهاجمی پیش از تولد، که می توانند شامل آزمایش خون، سونوگرافی و آزمایش DNA باشند، معمولاً در سه ماهه اول یا دوم بارداری انجام می شوند. اگر نتایج نشان دهنده افزایش خطر برای یک اختلال ژنتیکی خاص باشند، معمولاً آزمایش ژنتیکی دقیق تری انجام می شود، زیرا نتایج غربالگری به تنهایی نمی توانند تشخیص قطعی ارائه دهند.
مطلب پیشنهادی: آزمایش فشار خون: آمادگی، نحوه اندازه گیری و تفسیر نتایج
تفاوت بین آزمایش ژنتیکی و غربالگری ژنتیکی چیست؟
هدف از غربالگری ژنتیکی تعیین این است که کدام افراد در معرض خطر بالاتر ابتلا به بیماری یا اختلال خاص هستند، در حالی که آزمایش ژنتیکی، که معمولاً پس از مشخص شدن خطر بالا در غربالگری انجام می شود، برای تعیین این است که آیا فرد به آن اختلال مبتلا است یا خیر.
آزمایش ژنتیکی تنها راه برای تأیید یک تشخیص است. با این حال، تکنیک های مورد استفاده در آزمایش ژنتیکی معمولاً برای مادر و کودک تهاجمی تر هستند. برخی از این آزمایش های تشخیصی، مانند آمنیوسنتز و نمونه برداری از پرزهای کوریونی، خطر سقط جنین را دارند، بنابراین مهم است که والدین قبل از انجام این آزمایش ها، خطرات و مزایای آن ها را بسنجند.
مطلب پیشنهادی: آزمایش بارداری در پریودی
چه بیماری هایی را می توان از طریق غربالگری ژنتیکی شناسایی کرد؟
غربالگری ژنتیکی معمولاً برای شناسایی سندرم داون، سندرم ادواردز و نقص های لوله عصبی یا مغزی انجام می شود. سندرم داون یک اختلال ژنتیکی است که ناشی از یک نسخه اضافی از کروموزوم ۲۱ است و با ناتوانی ذهنی و ویژگی های خاص صورت همراه است. سندرم ادواردز یک اختلال ژنتیکی است که ناشی از یک نسخه اضافی از کروموزوم ۱۸ است و با وزن پایین در هنگام تولد، دستان جمع شده و سر غیر عادی همراه است. در نهایت، نقص های لوله عصبی یا مغزی می توانند اختلالاتی مانند اسپینا بیفیدا ایجاد کنند، که در آن نخاع جنین به طور کامل در طول توسعه بسته نمی شود، و آنانسفالی که در آن بیشتر مغز و جمجمه توسعه نمی یابند.
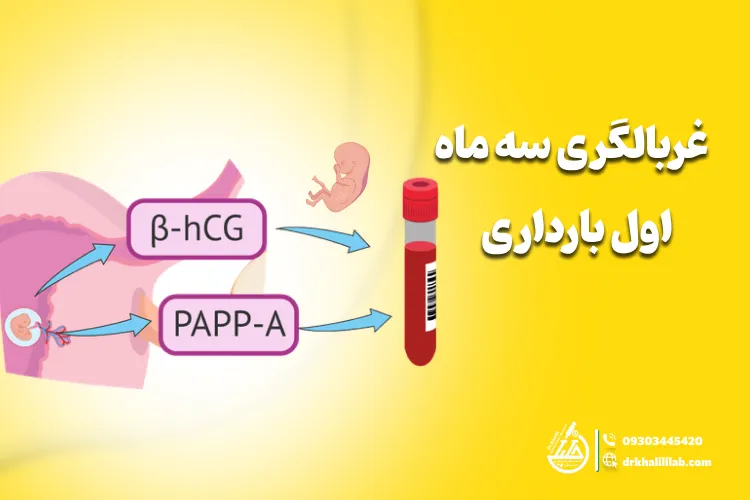
در سه ماهه اول بارداری، غربالگری معمولاً شامل آزمایش خون برای اندازه گیری دو ماده در خون به نام های بتا-hCG و PAPP-A است. سطوح کاهش یافته بتا-hCG و PAPP-A در خون مادر با خطر بالاتر سندرم ادواردز مرتبط است. همچنین در این مرحله معمول است که غربالگری ضخامت پشت گردن جنین (nuchal translucency) انجام شود، که یک آزمایش سونوگرافی است که ضخامت فضای پشت گردن جنین را اندازه گیری می کند. طول غیر عادی ناحیه گردنی با خطر بالاتر سندرم داون و نقص های فیزیکی قلب، دیواره شکمی و اسکلت مرتبط است.
در سه ماهه دوم بارداری، یک آزمایش «چهارگانه» انجام می شود که برای اندازه گیری سطوح چهار ماده مختلف در خون: AFP، بتا-hCG، استریول و Inhibin A است. علاوه بر این، یک سونوگرافی دیگر انجام می شود تا نقص های عمده ای که بر مغز، ستون فقرات، ویژگی های صورت، شکم، قلب و اندام ها تأثیر می گذارند، غربالگری شوند.
مطلب پیشنهادی: آزمایش های خون لازم در حین بارداری
مهم ترین نکاتی که باید درباره غربالگری ژنتیکی بدانید
غربالگری ژنتیکی به منظور شناسایی افرادی انجام می شود که ممکن است در معرض خطر اختلالات ژنتیکی خاص باشند.
این نوع غربالگری معمولاً شامل آزمایش های خون، سونوگرافی و بررسی DNA است.
غربالگری، ناقل بودن فرد برای برخی بیماری های ژنتیکی را تعیین می کند.
هدف غربالگری، کمک به تصمیم گیری های پزشکی و خانوادگی و پیشگیری از مشکلات است.
نتایج غربالگری همیشه قطعی نیستند و گاهی نیاز به انجام آزمایش های تشخیصی دقیق تر وجود دارد.
آزمایش های تشخیصی مانند آمنیوسنتز یا نمونه برداری از پرزهای جفت، معمولاً برای تأیید نتایج غربالگری انجام می شوند.
غربالگری می تواند در مراحل مختلف بارداری انجام شده و اطلاعات مهمی درباره سلامت جنین ارائه دهد.
این روش به والدین کمک می کند تا از خطرات احتمالی آگاه شوند و برنامه ریزی مناسبی برای آینده داشته باشند.
مطلب پیشنهادی: فرق آزمایش بتا با آزمایش ادرار بارداری
آزمایش ژنتیک چه زمانی انجام می شود؟
اگر سابقه پزشکی شما (یا خانواده تان) نشان دهد که ممکن است جهش ژنتیکی ارثی داشته باشید که خطر ابتلا به سرطان را افزایش می دهد، ممکن است پزشک آزمایش ژنتیکی شناسایی سرطان را توصیه کند.
ممکن است به آزمایش ژنتیکی برای ارزیابی خطر ابتلا به سرطان نیاز داشته باشید اگر:
- چندین نوع مختلف سرطان داشته باشید.
- در سنین پایین مبتلا به سرطان شده باشید.
- به نوعی از سرطان مبتلا باشید که در افراد هم سن یا هم جنس شما غیر معمول است.
- سرطان در هر دو عضو از یک اندام رخ داده باشد، مثلاً سرطان در هر دو کلیه یا هر دو پستان.
- علائم یا نشانه هایی مرتبط با برخی سندرم های سرطان ارثی را داشته باشید (برای مثال، نوروفیبروماتوز نوع ۱ که باعث تومورهای غیرسرطانی به نام نوروفیبروم می شود)
- عضو یک گروه نژادی یا قومی باشید که به داشتن برخی سندرم های سرطان ارثی شناخته شده است و همچنین عوامل خطر اضافی داشته باشید.
اگر هر یک از موارد زیر در سابقه خانوادگی شما وجود داشته باشد، ممکن است نیاز به آزمایش ژنتیکی برای ارزیابی خطر ابتلا به سرطان داشته باشید:
- چندین عضو خانواده به یک نوع سرطان مشابه مبتلا هستند.
- چندین عضو خانواده در سنین پایین به سرطان مبتلا شده اند.
- چندین نفر از بستگان در یک سمت از خانواده (مثلاً فقط از طرف مادر یا پدر) به یک نوع سرطان مشابه مبتلا هستند.
- برخی از اعضای خانواده به طور شناخته شده ای دارای جهش ژنتیکی مرتبط با سرطان هستند.
دانستن این که سوابق پزشکی کدام یک از بستگان در تعیین خطر ابتلا به سرطان شما اهمیت دارد، می تواند گیج کننده باشد. به طور کلی، اگر یکی از بستگان درجه اول شما (والدین، خواهر و برادر یا فرزندان) به سرطان مبتلا بوده یا هستند، پزشکان شما را در معرض خطر بیشتری می دانند. اما در برخی موارد، اگر بستگان دورتر نیز سابقه سرطان داشته باشند، توصیه می شود که آزمایش ژنتیکی انجام شود.
اگر مطمئن نیستید که آیا آزمایش ژنتیکی برای شما مفید است یا نه، با پزشک یا مشاور ژنتیکی مشورت کنید.
انواع آزمایش های ژنتیک
به طور کلی، سه نوع آزمایش ژنتیک برای تشخیص نقص ایمنی اولیه (PI) وجود دارد: آزمایش پنل، توالی یابی کل اگزوم (WES) و توالی یابی کل ژنوم (WGS). هر سه روش از فناوری پایه یکسانی استفاده می کنند که توالی DNA فرد را می خواند.
با این حال، این انواع آزمایش ها از نظر دامنه و گستره بررسی با هم متفاوت هستند.
آزمایش پنل
آزمایش پنل رایج ترین نوع آزمایش ژنتیک است، اما از نظر دامنه محدودترین است. این آزمایش فقط به دنبال واریانت ها در تعداد مشخص و محدودی از ژن ها که از قبل مشخص شده اند و با یک بیماری خاص یا مجموعه ای از بیماری ها مرتبط هستند می گردد. (معمولاً چند صد ژن)
گاهی اوقات، افرادی که دارای بیماری ژنتیکی مورد بررسی در پنل هستند، نتایج منفی کاذب دریافت می کنند — نه به این دلیل که آزمایش نقص دارد، بلکه به این دلیل که واریانت ژنتیکی آن ها در محدوده تحت پوشش پنل نیست. همچنین، پنل های طراحی شده برای یک بیماری مشخص ممکن است بین آزمایشگاه ها متفاوت باشند. بنابراین، جزئیات این که یک پنل چه ژن هایی را پوشش می دهد یا نمی دهد، بر نتیجه نهایی آزمایش تأثیر می گذارد.
برخی پنل ها فقط شامل شایع ترین ژن های مرتبط با یک تشخیص خاص هستند؛ برخی دیگر ممکن است به روزرسانی نشده و ژن هایی که اخیراً با آن تشخیص مرتبط شده اند را در بر نداشته باشند. اغلب، پنل ها فقط بخش هایی از ژن را که کد کننده پروتئین هستند (معروف به اگزون ها) شامل می شوند، ؛ بنابراین واریانت هایی که در نواحی غیرکدکننده قرار دارند ممکن است نادیده گرفته شوند. در حالی که واریانت های این نواحی غیرکدکننده نیز می توانند مانند واریانت های اگزون باعث نقص ایمنی اولیه شوند.
هم برای فردی که آزمایش را انجام می دهد و هم ارائه دهنده خدمات سلامت که آزمایش را تجویز می کند، مهم است که محدودیت های پنل را درک کنند.
مطلب پیشنهادی: آزمایش AFP در بارداری
توالی یابی کل اگزوم (WES)
توالی یابی کامل اگزوم (WES) گسترده تر از آزمایش پنل است و واریانت ها را در تمام اگزون های بیش از ۲۰۰۰۰ ژن انسانی بررسی می کند. علاوه بر یافته های پنل، WES می تواند واریانت هایی را شناسایی کند که:
- با نقص ایمنی اولیه (PI) مرتبط هستند اما در پنل های موجود قرار ندارند.
- قبلاً با PI مرتبط نبوده اند اما عملکرد شناخته شده ای در سیستم ایمنی دارند.
- قبلاً نه با PI و نه با سیستم ایمنی مرتبط نبوده اند.
از آن جا که WES واریانت های زیادی را در بسیاری از ژن ها شناسایی می کند، نحوه تحلیل داده ها کلید دریافت اطلاعات مفید و قابل استفاده است. یک مطالعه در بریتانیا بر روی بیش از ۴۹ هزار نفر نشان داد که هر فرد به طور متوسط هزاران واریانت شناسایی شده توسط WES دارد. اگر WES تنها واریانت هایی در ژن هایی بیابد که قبلاً به PI مرتبط نبوده اند، درک داده ها می تواند دشوار باشد.
در گذشته، پزشکان معمولاً WES را به عنوان آزمایش مرحله دوم، پس از آزمایش پنل که نتوانسته بود واریانت مرتبط با PI را شناسایی کند، استفاده می کردند، اما امروزه این آزمایش بیشتر به عنوان آزمایش اولیه به کار می رود. مشابه پنل ها، WES فقط واریانت های موجود در اگزون ها (بخش هایی از ژن که پروتئین کد می کنند) را نشان می دهد و واریانت های موجود در DNA غیرکدکننده را پوشش نمی دهد. همچنین در تحلیل داده های WES، ژن هایی که بیشترین ارتباط را با بیماری فرد دارند، اولویت داده می شوند.
توالی یابی کل ژنوم (WGS)
توالی یابی کل ژنوم (WGS) کامل ترین نوع آزمایش ژنتیک موجود است. در WGS، تمام DNA یک فرد توالی یابی می شود، از جمله اگزون های ژن، بخش های غیرکدکننده درون ژن که به آن اینترون ها گفته می شود، و نواحی غیرکدکننده بین ژن ها. علاوه بر انواع واریانت هایی که WES می تواند شناسایی کند، WGS قادر است واریانت هایی را نیز شناسایی کند که در:
- اینترون های ژن (فواصل غیرکدکننده بین اگزون ها)
- بخش های DNA بین ژن ها که ممکن است شامل توالی های مهم برای فعال یا غیرفعال کردن ژن ها باشند، قرار دارند.
دوباره تأکید می شود که نحوه تحلیل داده های WGS برای استخراج اطلاعات مفید، اهمیت زیادی دارد. WGS تعداد واریانت های بیشتری نسبت به WES شناسایی می کند که به معنی وجود سرنخ های بیشتری برای پیگیری است.
آزمایش ژنتیکی چگونه عمل می کند؟
این آزمایش، به منظور شناسایی جهش های مرتبط با سرطان های ارثی، یک یا چند ژن شما را بررسی می کند. انواع آن شامل موارد زیر است:
- جهش منفرد: این آزمایش به دنبال شناسایی تغییرات در ناحیه ای خاص از یک ژن مشخص است. زمانی که یکی از اعضای خانواده شما دارای یک جهش ژنتیکی خاص باشد، معمولاً پزشکان سایر اعضای خانواده را نیز مورد آزمایش قرار می دهند.
- آزمایش یک ژن: این آزمایش کل توالی DNA در یک ژن خاص را بررسی می کند.
- آزمایش های پنل: این آزمایش ها به دنبال جهش در چندین ژن هستند. در سپتامبر ۲۰۲۳، سازمان غذا و داروی ایالات متحده (FDA) آزمایشی را تأیید کرده است که می تواند شایع ترین جهش های ارثی (در ۴۷ ژن مختلف) را تنها با یک نمونه خون شناسایی کند.
مطلب پیشنهادی: چه زمانی باید تست بارداری انجام دهیم؟
قبل از انجام آزمایش چه انتظاری باید داشته باشیم؟
مشاوره ژنتیک، نخستین گام در انجام آزمایش ژنتیکی، برای بررسی ریسک ابتلا به سرطان است. مشاوران ژنتیک آموزش دیده معمولاً در مورد موارد زیر با شما گفت و گو می کنند:
- این که آیا آزمایش ژنتیکی برای شما مناسب است یا نه.
- این که کدام آزمایش مناسب تر است و چگونه انجام می شود.
- مزایا و معایب احتمالی آزمایش ژنتیکی.
- نتایج آزمایش ممکن است چه معنایی برای سلامت شما داشته باشد.
- هزینه آزمایش (از جمله این که آیا بیمه آن را پوشش می دهد یا خیر).
- این که نتایج چگونه ممکن است بر شما و خانواده تان تأثیر بگذارد.
در طول انجام آزمایش چه انتظاری باید داشته باشیم؟
در زمان انجام آزمایش ژنتیکی برای شناسایی سرطان، پزشکان و مشاوران معمولاً نمونه ای از خون یا بزاق شما را جمع آوری کرده و به آزمایشگاه ارسال می کنند. در آزمایشگاه، تکنسین ها به دنبال تغییرات در ژن های شما می گردند. سپس نتایج آزمایش را برای پزشک یا مشاور ژنتیک شما ارسال می کنند.
آزمایش هایی خانگی نیز وجود دارند که در آن ها شما بزاق خود را جمع آوری کرده و برای انجام آزمایش ژنتیکی به آزمایشگاه ارسال می کنید. اما این آزمایش ها همیشه تصویر کامل و دقیقی از ارتباط ژن های شما با ریسک ابتلا به سرطان ارائه نمی دهند. همچنین، پزشکان طبق قانونی به نام «قانون قابلیت حمل و پاسخ گویی بیمه سلامت(HIPAA)» موظف به حفظ حریم خصوصی شما هستند، در حالی که شرکت های ارائه دهنده آزمایش های خانگی الزامی به رعایت این قانون ندارند.
به همین دلیل، مهم است که با یک پزشک یا مشاور ژنتیک صحبت کنید تا مشخص شود آیا به آزمایش ژنتیکی نیاز دارید یا خیر، و اگر دارید، کدام نوع آزمایش برای شما مناسب تر است.
مطلب پیشنهادی: آزمایش تیروئید: تست های عملکرد تیروئید و تفسیر نتایج
بعد از انجام آزمایش، چه انتظاری باید داشته باشیم؟
بیشتر افراد نتایج آزمایش خود را ظرف دو تا سه هفته دریافت می کنند. اگر چه نمونه گیری از طریق خون زمان زیادی نمی برد، اما تکنسین ها ممکن است چند روز تا چند هفته برای انجام تحلیل دقیق آزمایش زمان نیاز داشته باشند.
تفسیر نتایج آزمایش ژنتیک
از آن جا که هدف آزمایش ژنتیک، یافتن واریانت هایی است که باعث یک بیماری خاص می شوند، کامپیوترها داده های خام توالی یابی را تحلیل می کنند تا واریانت هایی را که احتمالاً باعث نقص ایمنی اولیه (PI) هستند، شناسایی کنند. گزارش آزمایش ژنتیک جزئیاتی درباره واریانت های پیدا شده، در صورت وجود، ارائه می دهد.
افرادی که آزمایش ژنتیک انجام می دهند، باید درباره پیامد های آزمایش با ارائه دهنده مراقبت های بهداشتی یا مشاور ژنتیکی صحبت کنند، از جمله:
- این که اطلاعات به دست آمده چگونه برای اعضای خانواده کاربرد دارد.
- این که آیا فرد می خواهد درباره واریانت هایی با اهمیت نامشخص (VUS) یا یافته های ثانویه اختیاری مطلع شود یا خیر.
واریانت های با اهمیت نامشخص (VUS) واریانت هایی هستند که شواهد قوی درباره تأثیر آن ها بر سیستم ایمنی و ایجاد نقص ایمنی اولیه وجود ندارد. یافته های ثانویه، واریانت های ژنتیکی مرتبط با بیماری هایی غیر از نقص ایمنی اولیه هستند.
از آزمایش ژنتیکی شناسایی سرطان چه نتایجی دریافت خواهیم کرد؟
نتایج آزمایش ژنتیکی برای بررسی ریسک ابتلا به سرطان، معمولاً در سه دسته کلی قرار می گیرند:
- مثبت: آزمایش، جهش ژنتیکی مرتبط با یک نوع خاص از سرطان ارثی را شناسایی کرده است. این بدان معناست که شما در معرض خطر بیشتر ابتلا به آن نوع سرطان هستید.
- منفی: آزمایش، هیچ جهش مرتبطی با سرطان های ارثی پیدا نکرده است. یک “منفی واقعی” به این معناست که جهش شناخته شده ای در خانواده وجود دارد، اما شما آن را ندارید.
- گونه ای با اهمیت نامشخص : (VUS) آزمایش، یک جهش را شناسایی کرده است، اما این جهش تاکنون به خطر افزایش یافته سرطان نسبت داده نشده است. این ممکن است یک گونه خوش خیم (غیر سرطانی) باشد، یا ممکن است جهشی مرتبط با سرطان باشد که هنوز دانشمندان آن را شناسایی نکرده اند.
درنتیجه نتایج آزمایش می تواند شامل موارد زیر باشد:
-
مثبت
در آزمایش ژنتیک، دریافت نتیجه مثبت به این معنی است که پنل، WES یا WGS، واریانتی ژنتیکی را شناسایی کرده است که باعث نقص ایمنی اولیه (PI) میشود. در گزارش آزمایش، این واریانت ممکن است با عنوان های “پاتوژنیک” یا “احتمالاً پاتوژنیک” مشخص شود. این بدان معناست که شواهد علمی منتشر شده ای وجود دارد که نشان می دهد واریانتی که در DNA شما یافت شده، سیستم ایمنی را به نحوی مختل می کند که با نقص ایمنی اولیه سازگار است.
-
نامشخص یا منفی
شما همچنین ممکن است از آزمایش ژنتیک، نتیجه نامشخص یا منفی دریافت کنید. نتایج نامشخص به این معنی است که واریانت های پاتوژنیک یا احتمالاً پاتوژنیک که با نقص ایمنی اولیه (PI) سازگار باشند، یافت نشده اند، اما یک یا چند واریانت با اهمیت نامعلوم (VUS) شناسایی شده اند. واریانت های VUS، واریانت هایی هستند که شواهد قوی درباره تأثیر آن ها بر سیستم ایمنی و ایجاد PI وجود ندارد. اگر چه ممکن است VUS در داده های خام ژنتیکی شناسایی شوند، اما همه آزمایشگاه ها آن ها را گزارش نمی کنند مگر این که پزشک یا ارائه دهنده ای که آزمایش را تجویز کرده، درخواست درج این اطلاعات را داشته باشد. در بسیاری از موارد، پزشک شما تعیین خواهد کرد که آیا نیاز به آزمایش های بیشتری وجود دارد تا مشخص شود آیا VUS ممکن است با PI مرتبط باشد یا نه، که این معمولاً شامل آزمایش اعضای خانواده نیز می شود. نتیجه منفی به این معنی است که هیچ واریانت پاتوژنیک، احتمالاً پاتوژنیک، یا با اهمیت نامعلوم (VUS) یافت نشده است. با این حال، نتیجه منفی به این معنا نیست که هیچ واریانت ژنتیکی زمینه ساز نقص ایمنی اولیه (PI) وجود ندارد. برخی از انواع واریانت ها، مانند آن هایی که شامل بخش های بزرگ DNA هستند، توسط روش های استاندارد توالی یابی به خوبی شناسایی نمی شوند. علاوه بر این، برای شناسایی برخی علل ژنتیکی PI، مانند واریانت های سوماتیک، ممکن است نیاز به تحلیل تخصصی تر داده های خام باشد.
-
یافته های ثانویه
از آن جا که توالی یابی کل اگزوم (WES) و کل ژنوم (WGS) بخش بزرگی از DNA فرد را پوشش می دهند، ممکن است در آزمایش، واریانت هایی شناسایی شود که با بیماری هایی غیر از نقص ایمنی اولیه (PI) مرتبط باشند. این واریانت ها را “یافته های ثانویه” می نامند.
کالج آمریکایی ژنتیک پزشکی و ژنومیک (ACMG) توصیه می کند که تمام آزمایشگاه ها به دنبال این یافته های ثانویه باشند و آن ها را گزارش دهند، اما فقط برای یک فهرست محدود از ژن ها. این واریانت ها باعث بیماری های ژنتیکی قابل پیشگیری یا درمان می شوند که معمولاً مدت طولانی بدون علامت هستند، اما ناگهان بروز می کنند، مانند هایپرکلسترولمی خانوادگی. هدف از گزارش این یافته ها، آگاه سازی فرد و پزشک یا مشاور او درباره بیماری های ژنتیکی «پنهان» است که در صورت تشخیص به موقع، قابل مدیریت و درمان هستند. به تدریج، حتی آزمایش های پنل ژنی نیز شامل ژن های فهرست شده توسط ACMG می شوند. فهرست ACMG به عنوان حداقل فهرست یافته های ثانویه ای که باید در آزمایش های WES و WGS گزارش شوند، در نظر گرفته می شود، اما برخی آزمایشگاه ها ممکن است یافته های ثانویه بیشتری را نیز ارائه دهند، اگر ارائه دهندهای که آزمایش را تجویز کرده، تمایل به دریافت این اطلاعات داشته باشد.
مطلب پیشنهادی: آزمایش روماتیسم: انواع، نحوه انجام، تشخیص و درمان
گام بعدی چیست؟
یک مشاور ژنتیک نتایج آزمایش را با شما بررسی خواهد کرد. اگر نتیجه شما مثبت باشد، ممکن است موارد زیر مطرح شود:
- تغییر در برنامه مراقبتی شما، مانند انجام غربالگری های بیشتر برای تشخیص زودهنگام سرطان. همچنین ممکن است درباره روش هایی برای کاهش ریسک ابتلا به سرطان گفت و گو کنید.
- برنامه ریزی خانوادگی، از جمله احتمال انتقال جهش به فرزند.
- تأثیر نتایج بر بستگان خونی شما، و این که آن ها باید چه اقدامات بعدی ای انجام دهند.
اگر نتیجه شما منفی یا VUS باشد، ممکن است همچنان به چکاپ های منظم تر یا آزمایش های تکمیلی نیاز داشته باشید. برای نمونه، اگر در آینده، تحقیقاتی ارتباط بین یک VUS و سرطان ارثی خاص را کشف کند، پزشک ممکن است با شما تماس بگیرد.
ادامه مسیر بسته به سابقه پزشکی شما و نتایج آزمایش، متفاوت خواهد بود.
تحلیل مجدد داده های آزمایش ژنتیک
برخلاف سایر آزمایش های پزشکی، توالی ژنتیکی شما در طول زمان تغییر نمی کند. این یعنی داده های خام ژنتیکی شما می توانند به طور دوره ای دوباره تحلیل شوند، زیرا آزمایشگاه ها فهرست های خود از واریانت های مرتبط با نقص ایمنی اولیه (PI) یا سیستم ایمنی را بروزرسانی کرده و واریانت های با اهمیت نامشخص (VUS) را مجدداً طبقه بندی می کنند. حتماً یک نسخه از نتایج آزمایش خود را نگه دارید و در صورتی که بیماری شما تشخیص داده نشده باقی مانده، هر چند سال یک بار با پزشک یا آزمایشگاهی که آزمایش را انجام داده تماس بگیرید و درخواست بروزرسانی کنید.
آزمایش ناقلی برای نقص ایمنی اولیه با الگوی وراثتی اتوزومال یا وابسته به X
آزمایش های پنل، توالی یابی اگزوم کامل (WES) و توالی یابی کل ژنوم (WGS) می توانند واریانت های ژنی را نه تنها در افراد مبتلا به نقص ایمنی اولیه (PI) بلکه در اعضای خانواده ای که علائمی ندارند نیز شناسایی کنند. در مواردی که سابقه خانوادگی نقص ایمنی اولیه با الگوی مغلوب اتوتوزومال یا مغلوب وابسته به X وجود دارد، اعضای خانواده مانند والدین یا خواهر و برادر فرد مبتلا می توانند تحت آزمایش ناقلی قرار بگیرند. آزمایش ناقلی مشخص می کند که آیا فرد «ناقل» یک نسخه از واریانت ژنی مرتبط با PI هست یا خیر. در بیشتر موارد، ناقلان خود علائم PI ندارند، اگر چه استثناهایی نیز وجود دارد، مانند زنانی که ناقل واریانتی هستند که باعث بیماری گرانولوماتوز مزمن وابسته به (CGD) X می شود.
والدین آینده نگر باید از متخصصان بهداشتی مانند پزشکان کودکان، مشاوران ژنتیک، ایمونولوژیست ها و متخصصان زنان و زایمان، در مورد آخرین پیشرفت های پزشکی مرتبط با نقص ایمنی اولیه مورد نظر خود اطلاعات کسب کنند. مشاوره ژنتیک به شدت در خانواده هایی که سابقه شناخته شده نقص ایمنی اولیه دارند توصیه می شود، زیرا این امکان را فراهم می کند که تشخیص، شناسایی و درمان زودهنگام انجام شود.
مطلب پیشنهادی: آزمایش ویتامین ها و مواد معدنی بدن
آزمایش های پیش از تولد
غیرقابل انکار است که بزرگ کردن کودکی با نقص ایمنی اولیه (PI) بار جسمی، عاطفی و مالی زیادی بر خانواده ها وارد می کند و بسیاری از خانواده ها ممکن است بخواهند بچه دار نشوند تا از احتمال داشتن فرزند دیگری که مبتلا باشد جلوگیری کنند. این تصمیمات بسیار شخصی هستند.
در خانواده هایی که نقص ایمنی اولیه وجود دارد، ممکن است والدین بخواهند بدانند آیا فرزندان آینده شان به این اختلال مبتلا خواهند بود یا خیر. آزمایش برای تعیین این که آیا جنین ها به این بیماری مبتلا هستند، در بیشتر مواردی که نقص ایمنی علت ژنتیکی شناخته شده ای دارد، مانند آگاماگلوبولینمی وابسته به X (XLA) یا نقص ایمنی ترکیبی شدید ناشی از جهش در ژن RAG1 ، امکان پذیر است. با این حال، آزمایش های پیش از تولد تنها زمانی ممکن است که علت ژنتیکی PI مشخص شده باشد. چندین روش برای تشخیص پیش از تولد در PI وجود دارد:
نمونه برداری از پرزهای جفتی (CVS) و آمنیوسنتز
نمونه برداری از پرزهای جفتی (CVS) یا آمنیوسنتز می تواند نمونه ای از جنین برای آزمایش های کروموزومی، ژنتیکی یا بیوشیمیایی فراهم کند. CVS معمولاً در هفته های ۱۰ تا ۱۳ بارداری انجام می شود و شامل برداشت نمونه کوچکی از جفت در حال رشد از رحم است. آمنیوسنتز معمولاً در هفته های ۱۶ تا ۱۷ بارداری انجام می شود و شامل کشیدن مایع آمنیوتیک حاوی سلول های جنینی است. هر دو روش دارای ریسک کمی برای سقط جنین هستند که باید با مزایای آزمایش مورد سنجش قرار گیرد.
با نمونه های CVS یا آمنیوسنتز، چند نوع تحلیل می توان انجام داد:
- تحلیل واریانت های ژنی: این روش در صورتی که واریانت عامل PI شناخته شده باشد، صد در صد قابل اعتماد است.
- تحلیل پیوندی: اگر واریانت عامل PI ناشناخته باشد اما تشخیص قطعی باشد، تشخیص پیش از تولد ممکن است با تحلیل پیوندی انجام شود. این روش کمی کمتر از تحلیل واریانت های ژنی قابل اعتماد است.
- تحلیل آنزیمی: غلظت و/یا عملکرد آنزیم آسیب دیده در نوع خاصی از PI را می توان اندازه گیری کرد. نمونه هایی از این آنزیم ها شامل آدنوزین د آمیناز (ADA) و پورین نوکلئوزید فسفوریلاز (PNP) هستند که هر دو باعث شکل هایی از نقص ایمنی ترکیبی شدید (SCID) می شوند. هر دو آنزیم را می توان در نمونه CVS گرفته شده در هفته های ۱۱ تا ۱۲ بارداری بررسی کرد.
غربالگری غیر تهاجمی پیش از تولد (NIPS)
غربالگری غیر تهاجمی قبل از تولد (NIPS)، که گاهی به آن آزمایش غیرتهاجمی قبل از تولد (NIPT) نیز گفته می شود، قطعات کوچکی از DNA موجود در خون زنان باردار را تحلیل می کند NIPS. شامل گرفتن نمونه خون از مادر است و هیچ خطری از نظر سقط جنین ندارد.
برخلاف بیشتر DNAها که در داخل سلول ها قرار دارند، این قطعات کوچک DNA آزادانه خارج از سلول ها شناورند و به آن ها DNA آزاد سلولی (cfDNA) گفته می شود. cfDNA از سلول هایی ناشی می شود که می میرند و تجزیه می شوند و محتویات آن ها، از جمله DNA، وارد جریان خون می شود. در دوران بارداری، خون مادر ترکیبی از cfDNA است که از سلول های خودش و سلول های جفت می آید. جفت، بافتی در رحم است که جنین را به جریان خون مادر متصل میکند. DNA موجود در سلول های جفت معمولاً با DNA جنین یکسان است.
به دلیل چالش های فنی در تشخیص این که یک قطعه خاص DNA از جفت است یا مادر، NIPS عمدتاً در دسترس بالینی برای اختلالاتی است که شامل افزودن یا حذف های بزرگ DNA یا کروموزوم های اضافی هستند. برخی آزمایشگاه های بالینی در حال کار روی تکنیک هایی هستند که اجازه می دهند تغییرات تک ژنی از طریق NIPS تشخیص داده شوند، اما فعلاً NIPS برای اختلالات تک ژنی، که شامل بیشتر نقص های ایمنی اولیه (PI) با تعریف ژنتیکی است، محدود است.
تحلیل cfDNA از جفت این فرصت را برای تشخیص زودهنگام برخی ناهنجاری های ژنتیکی بدون آسیب رساندن به جنین فراهم می کند. با این حال، NIPS یک تست غربالگری است و نه تشخیصی، بنابراین پاسخ قطعی درباره این که جنین بیماری ژنتیکی دارد یا نه، ارائه نمی دهد. این تست تنها می تواند تخمین بزند که آیا ریسک داشتن برخی بیماری ها افزایش یا کاهش یافته است. اگر NIPS نشان دهنده ریسک افزایش یافته باشد، آزمایش های تشخیصی قطعی تر مانند CVS یا آمنیوسنتز می توانند نتایج را تأیید کنند. همچنین، این تست ممکن است یک بیماری ژنتیکی را در مادر نیز شناسایی کند.
مطلب پیشنهادی: آزمایش بیماری های قلبی
تشخیص ژنتیکی پیش از لانه گزینی (PGD)
تشخیص ژنتیکی پیش از لانه گزینی (PGD) گزینه ای مفید برای زوج هایی است که در معرض خطر بالای داشتن فرزندی با بیماری ژنتیکی هستند. این روش شامل لقاح آزمایشگاهی (IVF) تعدادی تخمک، به دنبال آن آزمایش ژنتیکی یک سلول از هر جنین، و سپس انتقال جنین هایی است که فاقد ژن معیوب مرتبط با نقص ایمنی اولیه (PI) هستند.
مواردی از لانه گزینی موفق جنین های سالم به روش IVF در افراد مبتلا به نقص ایمنی ترکیبی شدید (SCID)، نقص چسبندگی لکوسیت ها (LAD)، بیماری گرانولوماتوز مزمن (CGD) و آگاماگلوبولینمی مرتبط با کروموزوم (XLA) X گزارش شده است. همچنین شواهدی وجود دارد که از کارآمدی PGD در شناسایی سایر نقص های ایمنی مانند سندرم ویسکوت-آلدرچ، سندرم هایپر IgM وابسته به X (HIGM)، کمبود NEMO و آتاکسی-تلانژکتازی حمایت می کند.
توجه داشته باشید که استفاده از تخمک یا اسپرم اهدایی برای بارداری به روش لقاح آزمایشگاهی (IVF) می تواند در صورتی که وضعیت سلامت یا ناقل بودن اهداکننده مشخص نشده باشد، خطر انتقال نقص ایمنی اولیه را به همراه داشته باشد.
صحبت با ارائه دهنده خدمات درمانی
چند سؤال که می توانید از ارائه دهنده خود بپرسید:
- آیا من قبلاً آزمایش ژنتیک انجام داده ام؟
- اگر قبلاً آزمایش ژنتیک انجام داده ام، آیا باید دوباره آزمایش بدهم، چون آزمایش های ژنتیک گسترش یافته و بیش از ۴۰۰ ژن را شامل می شوند مثلاً پنل (PI)؟
- آیا آزمایش های ژنتیک رایگان با معرفی پزشک وجود دارد؟ آیا من واجد شرایط دریافت آن هستم؟
- آیا نتایج آزمایش ژنتیک می تواند برنامه درمان یا مدیریت من را تغییر دهد؟
- با این که می دانم آزمایش برای همه مناسب نیست، آیا می توانید توضیح دهید چرا توصیه نمی کنید من آزمایش ژنتیک انجام دهم؟
آزمایش ژنتیکی رایگان با حمایت مالی
در حال حاضر دو برنامه آزمایش ژنتیکی بدون هزینه و با حمایت مالی برای افرادی که مشکوک به ابتلا به یکی از این دو بیماری هستند در دسترس است:
- سندرم APDS (سندرم PI3K دلتا فعالشده)
- سندرم WHIM
برای تعیین این که آیا شما واجد شرایط شرکت در یکی از این برنامه های آزمایش ژنتیکی هستید یا خیر، با پزشک خود مشورت کنید.
سؤالات متداول
مزایای آزمایش ژنتیکی برای شناسایی سرطان چیست؟
آزمایش های ژنتیکی می توانند با دقت بالا، جهش های ارثی که ممکن است خطر ابتلا به سرطان را افزایش دهند، شناسایی کنند. آزمایش ژنتیکی برای شناسایی ریسک سرطان می تواند به شما کمک کند:
- اضطراب یا ترس خود را کاهش دهید.
- اطلاعاتی به دست آورید که بتوانید از آن ها برای کاهش ریسک ابتلا به سرطان استفاده کنید.
- اطلاعاتی در اختیار پزشک قرار دهید تا بتواند سرطان را در مراحل اولیه تشخیص دهد.
- در تصمیم گیری درباره داشتن فرزند به شما کمک کند.
- به اعضای خانواده تان کمک کند تا از تأثیرات احتمالی ژنتیک بر سلامت خود آگاه شوند.
معایب آزمایش ژنتیکی برای شناسایی سرطان چیست؟
این نوع آزمایش ژنتیکی ممکن است باعث ناراحتی های روانی، مانند اضطراب یا احساس گناه شود و بر روابط خانوادگی تأثیر بگذارد. برای مثال، آگاهی از این که یک جهش ژنتیکی در خانواده وجود دارد، ممکن است به عنوان موضوعی ناخوشایند تلقی شود.
گفت و گو با یک مشاور ژنتیک می تواند در پردازش چنین احساساتی مفید باشد و به شما کمک کند تا با اعضای خانواده در مورد اقداماتی که ممکن است برای ارزیابی ریسک سلامت شان نیاز باشد، مؤثرتر صحبت کنید.
نکته پایانی
به نوعی، آزمایش ژنتیکی برای شناسایی سرطان می تواند دو جنبه داشته باشد. دانستن این که شما حامل یک جهش مرتبط با سرطان هستید، می تواند به شما قدرت انتخاب بدهد تا اقداماتی برای کاهش ریسک ابتلا به سرطان انجام دهید. همچنین می تواند به پزشکان کمک کند تا مراقبت های شما را به گونه ای تنظیم کنند که سرطان را در مراحل اولیه شناسایی کنند.
اما در عین حال، این نوع آزمایش می تواند روابط خانوادگی را تحت تأثیر قرار دهد و باعث اضطراب، ترس و تنش شود.
مشاوران ژنتیک به خوبی درک می کنند که آزمایش ژنتیکی چگونه می تواند بر زندگی شما و پویایی خانواده تان تأثیر بگذارد. به همین دلیل، بسیار مهم است که پیش و پس از انجام آزمایش، با یک متخصص در این زمینه مشورت کنید.
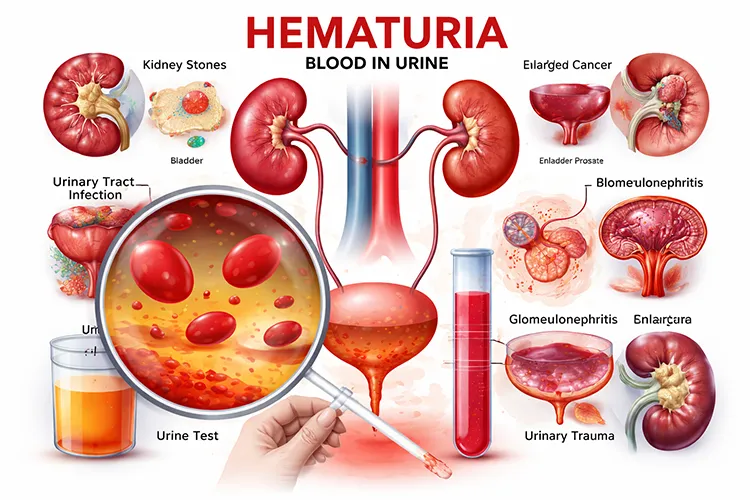
علت وجود گلبول های قرمز در ادرار (هماتوری) چیست؟ [...]
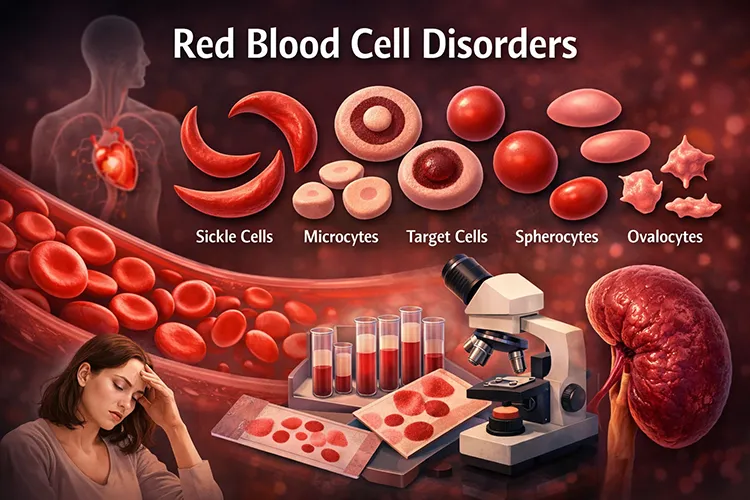
اختلالات گلبول های قرمز خون به شرایطی گفته می [...]
بیماری ام اس یا مولتیپل اسکلروزیس یک بیماری مزمن [...]
نوتروفیل ها در آزمایش خون، مهم ترین گلبول های [...]
آزمایش پاپ اسمیر مایع، یکی از دقیق ترین و [...]
غربالگری سه ماهه دوم بارداری یکی از مهم ترین [...]
غربالگری سه ماهه اول بارداری، یکی از مراحل حیاتی [...]